Тройной удар по раку поджелудочной железы: новая комбинация лекарств показала 100% эффективность у мышей
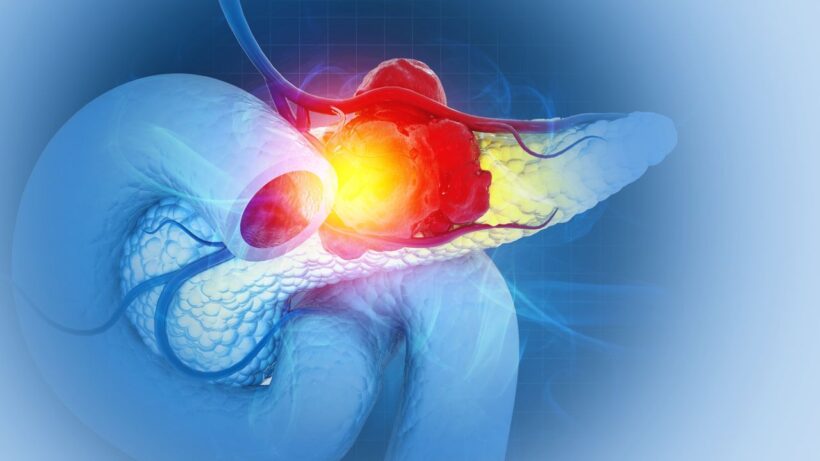
Новая тройная лекарственная терапия рака поджелудочной железы показала многообещающие результаты в ранних тестах на животных, указывая на потенциальный прорыв в лечении одного из самых смертоносных видов рака.
Рак поджелудочной железы считается одним из самых агрессивных распространенных онкозаболеваний. Пятилетняя относительная выживаемость составляет около 13%, что означает, что примерно 87% пациентов умирают в течение пяти лет после постановки диагноза. На поздних стадиях этот показатель может падать до 1%.
В исследовании, опубликованном 2 декабря в журнале PNAS, ученые протестировали новую комбинированную терапию, которая одновременно блокирует три ключевых пути роста раковых клеток. Результаты на мышиных моделях оказались поразительными.
«Эти исследования прокладывают путь к разработке новых комбинированных терапий, которые могут улучшить выживаемость пациентов с протоковой аденокарциномой поджелудочной железы [самой распространенной формой]», — заявили авторы работы. — Эти результаты указывают направление для разработки новых клинических испытаний».
Проблема рака поджелудочной железы в его «тихом» развитии на ранних стадиях, что приводит к поздней диагностике, когда опухоль уже часто успевает метастазировать. Стандартные химиотерапевтические препараты действуют неизбирательно, нанося ущерб всему организму, а опухоли со временем вырабатывают устойчивость к лечению.
Новый подход не только полностью уничтожил опухоли у грызунов, но и оказался нетоксичным, не вызвав у мышей серьезных побочных эффектов.
Мишень — ген KRAS и пути устойчивости
Почти все случаи рака поджелудочной железы связаны с мутацией в гене KRAS, который в норме регулирует деление и рост клеток. Мутация заставляет ген постоянно находиться во «включенном» состоянии, что приводит к неконтролируемому размножению клеток и росту опухоли.
Старший автор исследования, Кармен Герра, онкобиолог из Испанского национального центра онкологических исследований (CNIO), и ее коллеги ранее выяснили, что блокировка связанных с KRAS путей останавливает рост лишь небольших опухолей. Крупные же образования находят «запасной выход» для выживания.
В новой работе ученые проанализировали эти устойчивые опухоли и обнаружили, что при блокировке основных путей роста чрезвычайно активным становится белок STAT3. Он, по-видимому, и служит тем самым аварийным путем, который позволяет опухоли выживать.
Команда проверила эту гипотезу, генетически «отключив» у мышей в опухолевых клетках три пути одновременно: основной (KRAS), дополнительный (связанный с KRAS) и путь STAT3. Опухоли регрессировали, что подтвердило роль STAT3 как ключевого механизма устойчивости.
Тройная комбинация: от генетики к лекарствам
Затем ученые перешли к тестированию лекарственного аналога этой стратегии. Трехкомпонентная терапия включает два существующих препарата и одно новое соединение:
-
Афатиниб — одобренный FDA препарат для лечения некоторых видов рака легких.
-
Дараксонразиб — экспериментальный препарат, currently проходящий клинические испытания.
-
Новое соединение, разработанное специально для инактивации белка STAT3.
Эту тройную терапию проверили на трех различных мышиных моделях: с имплантированными мышиными опухолевыми клетками, на генетически модифицированных мышах, у которых рак развивается спонтанно, и на моделях с пересаженными человеческими опухолями. Во всех трех случаях комбинированное лечение привело к полному уничтожению опухолей.
«Нельзя было даже разглядеть, где была опухоль, — рассказала Кармен Герра Live Science. — Поджелудочная железа выглядела совершенно здоровой».
Что критически важно, лечение предотвратило развитие резистентности: опухоли не возвращались в течение как минимум 200 дней (около 7 месяцев) после терапии — срок, значительно превышающий результаты большинства монотерапий на подобных моделях. Кроме того, у мышей не наблюдалось токсических или тяжелых побочных эффектов: вес, показатели крови, метаболические маркеры и состояние органов оставались в норме.
Осторожный оптимизм и следующие шаги
Несмотря на впечатляющие результаты, исследователи подчеркивают необходимость осторожности при переносе данных с животных на человека. Мыши могут быть более устойчивы к токсичности, чем люди. Некоторые из используемых препаратов (например, афатиниб) уже известны своими побочными эффектами у пациентов, такими как кожные и желудочно-кишечные реакции.
Поэтому сейчас команда работает над поиском альтернатив и разработкой «более совершенных препаратов», нацеленных на те же пути, но с улучшенным профилем безопасности.
Другой важный вызов — генетическое разнообразие опухолей поджелудочной железы у разных пациентов. Кармен Герра отметила, что впереди — изучение эффективности терапии на моделях с другими распространенными мутациями KRAS и изменениями в иных онкогенах, чтобы проверить подход на широком спектре опухолей.
Это исследование, безусловно, вселяет надежду, открывая новый многоцелевой подход к лечению столь сложного заболевания. Путь от успеха на мышах до применения в клинической практике еще долог, но ученые обозначили четкое и многообещающее направление для будущих испытаний на людях.
Данная статья предназначена для информационных целей и не является медицинской рекомендацией.